La stéatose hépatique non alcoolique résulte de l’accumulation de graisses dans les cellules du foie. Les graisses dans le foie se développent généralement lorsqu’une personne consomme plus de graisses et de sucres que son corps ne peut en supporter. Ceci est plus fréquent chez les personnes en surpoids ou obèses, mais peut également survenir chez des adultes ayant un poids corporel sain. Une personne a une stéatose hépatique lorsque cette accumulation de graisses représente plus de 5 % du foie. Toutefois, lorsqu’il y a une accumulation de graisses simples, le foie devient vulnérable à d’autres lésions ce qui peut entraîner une inflammation et une cicatrisation du foie.
La stéatose hépatique non alcoolique (NAFLD) est une maladie du foie qui affecte les personnes qui boivent peu ou pas d’alcool. Comme son nom l’indique, les principales caractéristiques du NAFLD sont trop de graisses stockées dans les cellules du foie. La NAFLD est la maladie du foie la plus courante au Canada, touchant environ 20% des Canadiens.
NAFLD à une tendance à se développer chez les personnes en surpoids ou obèses, en particulier si elles ont beaucoup de graisse au milieu de leur corps (taille). Il peut également se développer chez une personne dont le poids corporel est saine, mais qui mange généralement beaucoup d’aliments sucrés et gras et qui a un supplément de graisse autour de la taille. La NAFLD s’est avérée être fortement associée au syndrome métabolique – un trouble de la santé caractérisé par un groupe de facteurs de risque (tour de taille important, hypertension artérielle, taux élevé de sucre dans le sang, taux de cholestérol élevé et quantités anormales de lipides dans le sang) qui augmentent considérablement le risque de nombreuses maladies chroniques.
L’obésité est la cause la plus courante de la stéatose hépatique au Canada. En 2018, près de 30% des Canadiens de 18 ans et plus (environ 7.5 millions d’adultes) ont déclaré avoir une taille et un poids les classant en surpoids ou obèses. À part l’obésité, les causes nutritionnelles de la stéatose hépatique sont :
Certains maladies sont souvent liées à la stéatose hépatique et peuvent y contribuer :
D’autres causes incluent :
médicaments et produit chimiques
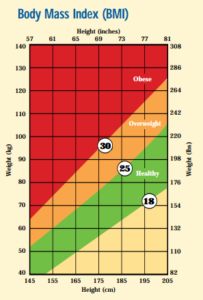 Plusieurs personnes estiment avoir besoin de perdre du poids mais très peu se considèrent obèses. Une mesure largement utilisée pour définir le « surpoids » et « l’obésité » est l’Indice de masse corporelle (IMC). Un IMC est un calcul basé sur votre taille et votre poids qui donne un chiffre reflétant un poids sain ou malsain. L’IMC est approuvée par l’Organisation mondiale de la santé (OMS) et l’Agence de la santé publique du Canada6.
Plusieurs personnes estiment avoir besoin de perdre du poids mais très peu se considèrent obèses. Une mesure largement utilisée pour définir le « surpoids » et « l’obésité » est l’Indice de masse corporelle (IMC). Un IMC est un calcul basé sur votre taille et votre poids qui donne un chiffre reflétant un poids sain ou malsain. L’IMC est approuvée par l’Organisation mondiale de la santé (OMS) et l’Agence de la santé publique du Canada6.
Vous pouvez utiliser la formule mathématique suivante pour calculer votre IMC :
Vous pouvez utiliser la formule mathématique suivante pour calculer votre IMC :
| IMC: | Poids en kilogrammes ________________ (taille en mètres)2 |
Exemple: pour quelqu’un qui mesure 1,70 m et pèse 80 kg:
IMC = 80 ÷ (1,70 x 1,70) = 27,7
Cliquez ici pour accéder au calculateur d’IMC.
 Le tour de votre taille est-il significatif?
Le tour de votre taille est-il significatif?Un excès de graisse abdominale est associé à la stéatose hépatique et à d’autres risques pour la santé comme le diabète. La mesure du tour de taille, qui diffère selon le sexe, est utilisée pour identifier les risques pour la santé associés à un excès de graisse abdominale:
Il est important de mesurer votre tour de taille de manière cohérente. La meilleure façon de procéder est:
La graisse provenant du régime d’une personne sont habituellement métabolisés par le foie et d’autres tissus. Si la quantité de graisse excède les besoins du corps, la graisse est stockée dans les tissus adipeux. D’autres raisons pour expliquer l’accumulation de graisses dans le foie seraient le transfert des graisses d’autres parties du corps ou l’incapacité du foie de les changer en une forme qui puisse être éliminée.
En général, les personnes atteintes d’une stéatose hépatique ne présentent pas de symptômes. Cependant, certaines personnes font état d’inconfort dans l’abdomen au niveau du foie, de la fatigue, une sensation générale de malaise et un vague inconfort.
La stéatose hépatique est généralement suspectée chez les personnes en surpoids et obèses (en particulier celles qui ont une grande taille de circonférence), qui présentent des signes de dyslipidémie (taux élevé de cholestérol et de lipides dans le sang), une résistance à l’insuline et / ou des tests du foie anormaux.
Une échographie du foie peut suggérer la présence d’une stéatose hépatique. D’autres méthodes de diagnostic peuvent être utilisées, telles que la tomographie assistée par ordinateur (CT), la spectroscopie par résonance magnétique (MRS) et la résonance magnétique (MRI). Dans certains cas, votre médecin peut recommander une biopsie du foie, une procédure par laquelle le médecin insère une aiguille dans le foie pour en extraire un échantillon de tissu qui sera examiné au microscope.
La stéatohépatite non alcoolique, également connue sous le nom de NASH, représente la forme la plus grave du spectre de la stéatose hépatique non alcoolique. La stéatohépatite signifie stéatose hépatique avec inflammation, en d’autres mots, des dommages similaires à la maladie du foie associée à l’alcool, mais dans ce cas, elle se produit chez les gens qui ne boivent pas ou peu d’alcool.
Environ 20 % des adultes atteints de la NASH peuvent développer une cirrhose et jusqu’à 11 % des patients peuvent décéder à cause de problèmes du foie. De nombreux individus développent une défaillance du foie chronique et requièrent une transplantation du foie.
Alors que la stéatose hépatique non alcoolique simple est une condition plutôt légère, la NASH est souvent associée à des lésions hépatiques continues et peut entraîner une cirrhose du foie, un cancer du foie et la nécessité d’une transplantation.
En général, les personnes atteintes de NAFLD et la NASH ne présentent aucun symptôme. Cependant, certaines personnes font état d’inconfort dans l’abdomen au niveau du foie, de la fatigue, une sensation générale de malaise et une vague inconfort.
Présentement, les perspectives à long terme des personnes qui souffrent de SHNA ne sont pas bien comprises. Dans la plupart des cas, la NASH semble être une maladie à progression lente. Cependant, il y a une petite proportion de patients NASH dont la cirrhose deviendra plus sévère, possiblement mener à un cancer du foie ou à une insuffisance hépatique. En cas d’insuffisance hépatique chronique, une transplantation peut être nécessaire.
Une fois qu’il y a une accumulation de graisse simple, le foie devient vulnérable à d’autres blessures, ce qui peut entraîner une inflammation du foie et des cicatrices. Le traitement de la stéatose hépatique est lié à la cause. Présentement, il n’est pas possible de prédire quels patients développeront la NASH.
Le traitement optimal pour NAFLD et la NASH n’a pas encore été établi. Il est conseillé aux personnes de traiter leurs facteurs de risque, c’est-à-dire d’améliorer leur contrôle / surveillance de leur taux de sucre dans le sang (glycémie) s’ils sont diabétiques et d’obtenir une perte de poids progressive et durable.
Il est généralement recommandé aux personnes diagnostiquées avec la NASH d’éviter de boire de l’alcool. La modification du mode de vie et un excellent contrôle des autres maladies possibles sont importants pour tous les patients atteints de NAFLD et de NASH.
Présentement, il n’y a pas de médicaments éprouvés qui puissent traiter efficacement la NAFLD et la NASH. Puisqu’il s’agit maintenant d’un tel état de santé commun, la NASH a suscité beaucoup d’intérêt dans la communauté scientifique. Il existe de nombreux essais cliniques examinant divers traitements de la NASH et plusieurs thérapies médicamenteuses prometteuses qui devraient ouvrir la voie à de nouvelles options de traitement plus efficaces.
La stéatose hépatique devient maintenant évidente chez les enfants, en grande partie en raison d’une augmentation alarmante de l’obésité infantile. Actuellement :
Pendant l’enfance, une stéatose hépatique peut être provoquée par divers troubles y compris ceux liés aux problèmes de métabolisation du cuivre (p. ex. la maladie de Wilson), l’hépatite virale ou un éventail de maladies auto-immunes. Il est très important que votre médecin s’assure d’abord que votre enfant ne souffre pas d’une de ces maladies.
Par conséquent, la stéatose hépatique non alcoolique ne peut être diagnostiquée chez l’enfant qu’une fois que toutes les autres causes potentielles de stéatose hépatique ont été éliminées. Si votre médecin ou prestataire de soins de santé pense que votre enfant pourrait présenter un risque de stéatose hépatique non alcoolique, il peut ordonner des analyses sanguines et une échographie de l’abdomen afin de déterminer si votre enfant est atteint d’une stéatose hépatique non alcoolique ou non. Consultez votre médecin sur les types de tests que votre enfant doit prendre pour déterminer si celui-ci a bien une stéatose hépatique non alcoolique.
Mesurer le tour de taille et la hauteur de votre enfant peut vous aider à déterminer si votre enfant accumule de la graisse au milieu du corps. Il est important de mesurer le tour de taille de votre enfant de manière uniforme chaque fois que vous prenez des mesures.
Le nombre exact que vous obtiendrez pour la taille de l’enfant n’est pas ce qu’il y a de plus important puisque chaque enfant grandit à une vitesse différente, produisant des variations entre enfants. En règle générale, il faut mesurer le rapport entre le tour de taille de votre enfant et sa hauteur (en cm). Un rapport plus élevé que 0,5 peut indiquer la présence de dépôts de graisse supplémentaires autour de la taille de votre enfant. Toutefois, cela ne veut pas dire que votre enfant a une stéatose hépatique non alcoolique.
Rapport taille à hauteur = Tour de tailler (cm)
Taille (cm)
Le meilleur outil pour déterminer si le poids corporel de votre enfant se situe dans la marge des poids santé, est de tracer le poids et l’Indice de masse corporelle (IMC) de votre enfant sur des courbes de croissance. Un poids santé est quand le poids de votre enfant ou son IMC se situe entre le 3e centile et le 95e centile. Si l’IMC de votre enfant est au-dessus du 95e centile, alors votre enfant est obèse. Si l’IMC de votre enfant est entre le 85e centile et le 95e centile, alors votre enfant peut avoir du surpoids.
Il est important de suivre la « tendance » de votre enfant sur la courbe de croissance et non pas seulement un moment précis. N’oubliez pas que votre enfant est en plein croissance, alors il est normal que son IMC change avec le temps.
L’IMC (lien vers l’IMC ci-dessus) est calculé exactement comme les adultes. Le poids de votre enfant (en kg) divisé par la taille de votre enfant (en mètres) au carré.
En adoptant un mode de vie sain, vous pouvez prévenir l’obésité – la cause principale de la stéatose hépatique. Il est important de se rappeler qu’une alimentation saine et l’exercice sont des éléments importants de tout régime amaigrissant.
L’incorporation de ces conseils simples au quotidien sur la nutrition, l’activité quotidienne, l’exercice et le sommeil peut aider à réduire votre risque de NAFLD et de la NASH et augmenter vos chances de vous sentir plus énergique et moins stressé.
Un changement de régime alimentaire joue un rôle important dans la façon dont NAFLD peuvent être traités et certainement comment les prévenir. Consommer trop de sucre et de graisses dans votre alimentation peut avoir un effet similaire à trop d’alcool – une accumulation de graisses dans le foie. Bien qu’il n’existe pas de « régime alimentaire sain pour le foie », ces directives générales sur ce que vous devez manger et sur la quantité d’aliment peuvent vous aider à garantir le meilleur fonctionnement de votre foie!
Sucre ajouté
La ligne directrice de l’Organisation mondiale de la santé (OMS) recommande aux adultes et aux enfants de réduire leur apport quotidien en sucres ajoutés à moins de 10% de leur apport énergétique total. C’est moins de 50 grammes de sucres ajoutés par jour! * En savoir plus (anglais ou français).
Reconnaître la différence entre l’activité physique et l’exercice est la première étape pour vivre un style de vie rempli de plus de mouvement! Bien que l’exercice soit mieux fait avec une intensité modérée à élevée et une routine structurée, l’objectif de l’activité physique est de faire tout ce que vous pouvez pour vous faire bouger et être physiquement exigeant. Il est important de diminuer votre durée d’activité sédentaire. Voici quelques conseils pour diminuer votre temps consacré à l’activité sédentaire et devenir plus actif!
N’oubliez pas: assurez-vous que vous et votre proche restez hydraté, même pendant les activités physiques. Il est recommandé de porter une bouteille d’eau pendant toute activité physique.
En rentrant à la maison après une longue journée, la plupart d’entre nous aimeraient simplement se reposer, se détendre et se débarrasser du stress. La dernière chose à l’esprit est peut-être de faire de l’exercice. Mais saviez-vous que manger une tonne d’aliments gras ou sucrés et ne pas faire suffisamment d’activité physique met votre foie à rude épreuve? Pour continuer la lecture, cliquez ici.
Cliquez ici pour accéder aux lignes directrices canadiennes sur les mouvements de 24 heures pour les enfants, les jeunes, les adultes et les personnes âgées.
Si vous deviez évaluer à quel point le sommeil est important pour votre santé hépatique, à quelle hauteur en haut ou en bas figurerait-il sur la liste? Le sommeil affecte tant de parties de la vie comme notre santé mentale, et il devrait être autant valorisé que bien manger et faire suffisamment d’activité physique tout au long de la journée. De nombreux Canadiens ne dorment pas suffisamment et l’impact peut être constaté sur leur santé du foie.
Le sommeil et la santé de votre foie
Un sommeil insuffisant a été lié à un certain nombre de problèmes de santé physique et mentale, y compris un risque accru de développer un foie gras. Le manque de sommeil peut contribuer à des changements dans votre métabolisme global (comme la résistance à l’insuline) qui peuvent affecter la façon dont votre foie convertit les nutriments des aliments que vous mangez, ce qui rend plus difficile le maintien d’un poids corporel sain. Il peut également vous faire sentir plus fatigué et somnolent pendant la journée, ce qui affecte également votre niveau d’activité physique global.
Santé Canada recommande qu’un sommeil d’au moins 7 à 9 heures par nuit pour les adultes soit essentiel pour maintenir votre santé. Les enfants ont besoin de plus de temps de sommeil. Les directives actuelles recommandent 9 à 11 heures de sommeil par nuit pour les enfants âgés de 5 à 13 ans, et. 8 à 10 heures de sommeil par nuit pour les enfants de 14 à 17 ans.
Dormir aux heures recommandées n’est pas la seule recette pour obtenir une «routine de sommeil» saine. Il est également important de maintenir un bon rythme de sommeil sans interruption qui pourrait vous empêcher de vous reposer.
Apnée du sommeil
Le manque de sommeil peut être dû à une condition appelée apnée du sommeil. Si vous ronflez fort et que vous vous sentez fatigué même après une nuit complète de sommeil, vous pourriez avoir une apnée du sommeil. L’un des types les plus courants d’apnée du sommeil est l’apnée obstructive du sommeil, causée par le relâchement des muscles de la gorge et affectant la façon dont l’air pénètre dans vos poumons.
Les signes et symptômes courants de l’apnée du sommeil comprennent le ronflement pendant le sommeil, le réveil à bout de souffle plusieurs fois par nuit, les maux de tête le matin, l’irritabilité et la somnolence pendant la journée. Si vous pensez que vous pourriez présenter l’un de ces symptômes, parlez-en à votre médecin ou à votre professionnel de la santé.
Ligne d’aide nationale :
Cette ressource vous donne, à vous et à vos proches, un endroit où obtenir des réponses après le diagnostic, vous aide à comprendre la maladie et vous fournit les ressources dont vous avez besoin. Appelez au 1 (800) 563-5483 du lundi au vendredi, de 9 h à 17 h, heure de l’Est.
Réseau de soutien par les pairs :
Mis sur pied par la Fondation canadienne du foie, ce réseau national est composé de personnes atteintes d’une maladie du foie qui ont offert de partager leur expérience. Il permet aux Canadiens comme vous qui ont un membre de la famille ayant développé une maladie du foie, qui prennent soin d’une personne souffrant d’une maladie du foie ou qui ont reçu un diagnostic de maladie du foie de parler de leurs préoccupations avec quelqu’un vivant une situation similaire.
Si vous souhaitez être connecté à un pair aidant dans votre région, ou si vous souhaitez rejoindre le réseau de soutien par les pairs, veuillez appeler le 1 (800) 563-5483 du lundi au vendredi de 9 h à 17 h HNE ou nous envoyer un courriel.
Aidez-nous à vous aider!
Si vous n’êtes pas satisfait de l’information que vous venez de lire ou d’autres renseignements figurant sur notre site Web, prenez un moment pour nous envoyer vos commentaires ainsi que vos suggestions sur le type de contenu que vous aimeriez trouver sur foie.ca. Veuillez indiquer la page dont il est question dans la ligne d’objet de votre courriel.
© 2024 Fondation canadienne du foie. Tous les droits sont réservés. Enregistrement de charité # 10686 2949 RR0001
Inscrivez-vous à notre bulletin électronique et restez au courant des dernières nouvelles, mises à jour et ressources sur les maladies du foie.
Sign up for our newsletter and stay up to date on the latest news, updates and resources for liver disease.