Vous avez besoin de votre foie pour vivre
Le foie est un organe puissant - et il faut le célébrer pour sa force de super-héros!

Le foie est un organe puissant - et il faut le célébrer pour sa force de super-héros!

Le foie est le plus grand organe interne de votre corps, pesant environ 3 à 3,5 livres (nous aimons dire qu'il a la taille d'un ballon de rugby), et c'est l'un des organes les plus importants du corps. Il est situé sur le côté droit, juste sous la cage thoracique.
La principale mission du foie est de nettoyer l'organisme et il est essentiel à votre vie.
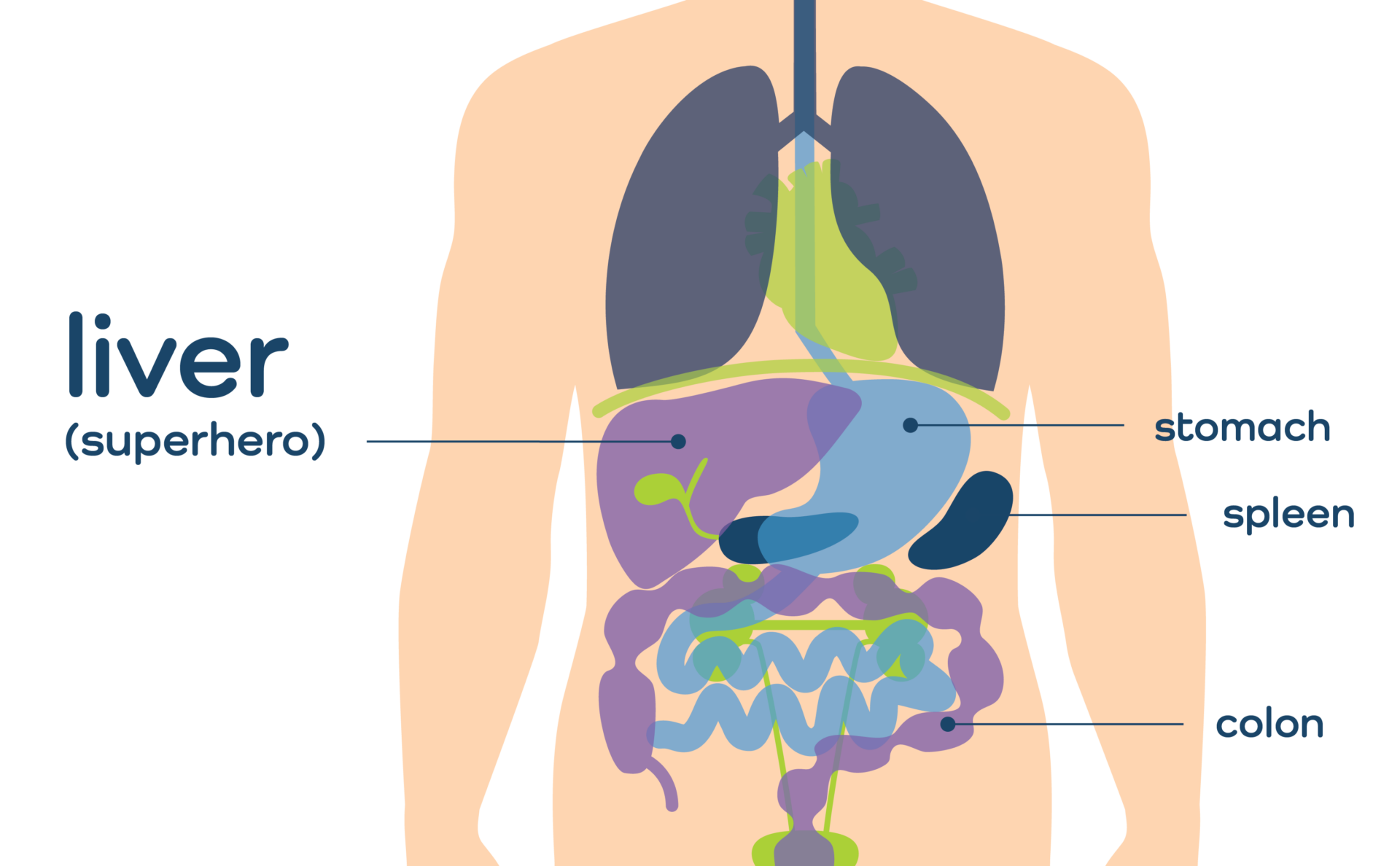
En fait, le foie remplit plus de 500 fonctions quotidiennes essentielles à la vie. En voici quelques-unes :
Le foie est un organe résistant et déterminé - pourrions-nous même dire qu'il est le plus performant de l'organisme ? - et il continuera à travailler même s'il est endommagé aux deux tiers. C'est également le seul organe du corps humain capable de se régénérer.
En raison de ses responsabilités étendues et de son exposition à l'intestin, aux poisons contenus dans les aliments et aux bactéries, un foie sain peut être attaqué par des virus, des contaminants, des infections, des substances toxiques et d'autres facteurs. L'exposition continue à ces "agresseurs" peut provoquer une inflammation et détruire les cellules hépatiques. En essayant constamment de se réparer, le foie s'épaissit ou se cicatrise progressivement. Si votre foie est toujours en "mode combat", il peut finir par cesser de fonctionner correctement.
De nombreuses conditions peuvent affecter la santé du foie. On parle alors de maladies du foie. Elles peuvent être bénignes ou graves, voire mortelles. Il existe plus de 100 formes de maladies du foie causées par divers facteurs, notamment les virus, la génétique, les toxines, le transfert de fluides corporels et de sang, les contaminants, les substances toxiques comme l'alcool, et des causes inconnues.
Chez l'adulte, certaines des formes les plus courantes de maladie du foie sont les suivantes :
Les symptômes d'une maladie du foie ne sont pas toujours évidents et peuvent parfois être confondus avec d'autres problèmes de santé. Dans certains cas, il se peut que vous n'ayez aucun symptôme, car les maladies du foie se développent silencieusement dans les premiers stades. Les facteurs de risque varient selon les 100 formes de maladies du foie.
Voici quelques signes et symptômes courants d'une maladie du foie. Veuillez noter que cette liste n'est pas exhaustive.
De nombreuses formes de maladies du foie peuvent être évitées et il existe de nombreuses petites mesures que vous pouvez prendre pour réduire votre risque et protéger ceux qui vous entourent. Aimez votre foie - voici comment :
La consommation quotidienne d'une variété d'aliments sains peut prévenir de nombreuses maladies, y compris les maladies du foie.
Le Guide alimentaire canadien recommande ce qui suit :
Cuisiner plus souvent à la maison, lire les étiquettes des produits alimentaires et limiter la consommation de sucre transformé, d'aliments hautement transformés et d'aliments emballés peut également contribuer à protéger la santé de votre foie.
Si vous souffrez d'une maladie du foie, votre médecin peut vous suggérer de suivre un régime alimentaire particulier.
L'exercice régulier peut vous aider à gérer votre poids et à réduire le risque de formes évitables de maladies du foie, comme la stéatose hépatique. En outre, l'exercice protège votre corps du diabète de type 2, des crises cardiaques, des accidents vasculaires cérébraux et du cancer.
La consommation de 2 à 4 tasses de café noir par jour peut réduire le risque d'affections hépatiques évitables, notamment la stéatose hépatique, le cancer du foie, la fibrose (tissu cicatriciel qui se forme dans le foie) et la cirrhose. Elle peut également ralentir la progression de la maladie du foie chez certaines personnes.
Le café noir contient des composés et des antioxydants qui contribuent à réduire les dommages causés au foie. Ces composés ont des propriétés anticancéreuses, anti-inflammatoires et antidiabétiques.
Le café s'est avéré bénéfique quel que soit son mode de préparation : caféiné, décaféiné, goutte à goutte, presse française, filtré, instantané ou expresso.
Avant votre départ, consultez votre médecin ou votre prestataire de soins de santé pour savoir si vous êtes à jour dans vos vaccinations contre l'hépatite A et l'hépatite B.
Pendant votre absence, protégez-vous de l'hépatite A. Assurez-vous que vous consommez de l'eau potable et que l'eau utilisée pour les glaçons, le brossage des dents et le lavage des aliments est également propre à la consommation.
Les hépatites B et C peuvent être transmises par voie sexuelle. Pour réduire le risque de contracter l'hépatite B ou l'hépatite C, prenez les précautions suivantes :
L'alcool est une toxine que le foie doit traiter et éliminer du sang. Si vous consommez deux verres standard ou moins par semaine, vous éviterez probablement les conséquences de l'alcool sur votre santé.
Si vous souffrez d'une maladie du foie, la quantité d'alcool la plus sûre est l'absence d'alcool.
Prenez toujours les médicaments prescrits ou en vente libre en fonction de vos besoins et en respectant les doses recommandées. Discutez des remèdes à base de plantes, des vitamines et des suppléments avec votre médecin ou votre prestataire de soins de santé avant de les consommer.
L'acétaminophène est un analgésique en vente libre très répandu. Les surdoses accidentelles d'acétaminophène sont à l'origine de nombreuses hospitalisations et peuvent provoquer de graves lésions du foie. Lisez toujours l'étiquette, ne mélangez pas avec de l'alcool et consultez votre médecin avant de prendre de l'acétaminophène si vous souffrez d'une maladie du foie.
Portez des gants et un masque lorsque vous manipulez des produits de nettoyage et veillez à ce que votre maison soit bien ventilée. Utilisez du vinaigre et du bicarbonate de soude pour un mélange de nettoyage naturel qui a fait ses preuves.
Vous avez probablement entendu dire que le tabagisme est une cause de cancer du poumon, mais saviez-vous que les cigarettes peuvent provoquer un carcinome hépatocellulaire, plus connu sous le nom de cancer du foie ?
Les substances chimiques contenues dans la fumée de tabac peuvent endommager les cellules du foie, ce qui entraîne une cicatrisation du foie et constitue un risque connu de cancer du foie.
Si vous fumez, votre risque de développer un cancer du foie est 60% plus élevé que celui d'un non-fumeur.
Arrêter de fumer à tout âge est bénéfique pour la santé générale et la santé du foie.
Que vous souhaitiez en savoir plus sur votre foie ou simplement entamer une conversation sur la santé hépatique, il peut parfois être difficile de savoir quoi demander à votre médecin ou à votre prestataire de soins de santé. Nous avons rassemblé quelques questions courantes que vous pourrez poser lors de votre prochain rendez-vous :